近日,中山大学肿瘤防治中心教授赛克团队与中山大学中山医学院教授颜光美/朱文博团队合作,首次揭示了溶瘤病毒M1(OVM)依赖脾脏、通过B细胞抗原交叉呈递激活CD8+T细胞抗肿瘤免疫,从而逆转胶质母细胞瘤诱导的局部及系统性免疫抑制。研究还证实,溶瘤病毒M1与抗PD-1疗法联用可显著提升胶质母细胞瘤的治疗效果。相关成果以封面文章形式发表于《细胞与分子免疫学》。
 当期期刊封面。研究团队供图,下同
当期期刊封面。研究团队供图,下同
意大利巴勒莫大学生物医学研究中心教授Francesco Dieli在同一期刊发表题为“重新编程免疫交响乐团以对抗胶质母细胞瘤:溶瘤病毒与B细胞的关联”的评述,指出该研究有力印证了胶质母细胞瘤抗肿瘤免疫认知范式的转变,凸显了全身免疫重编程及肿瘤外抗原呈递的重要价值。
胶质母细胞瘤是成人中枢神经系统最常见、预后最差的原发性恶性肿瘤,目前治疗手段有限,患者中位总生存期不足2年。作为典型的免疫“冷肿瘤”,胶质母细胞瘤存在明显的局部及系统性免疫抑制,表现为淋巴细胞减少,对免疫检查点阻断疗法几乎无响应。逆转其免疫抑制、激活抗肿瘤免疫,是神经肿瘤领域亟待解决的关键科学问题。
溶瘤病毒M1由颜光美团队鉴定,可通过静脉注射给药。既往研究表明,OVM能穿透血脑屏障并选择性杀伤胶质瘤,但其激活宿主抗胶质瘤免疫的具体机制尚不明确。
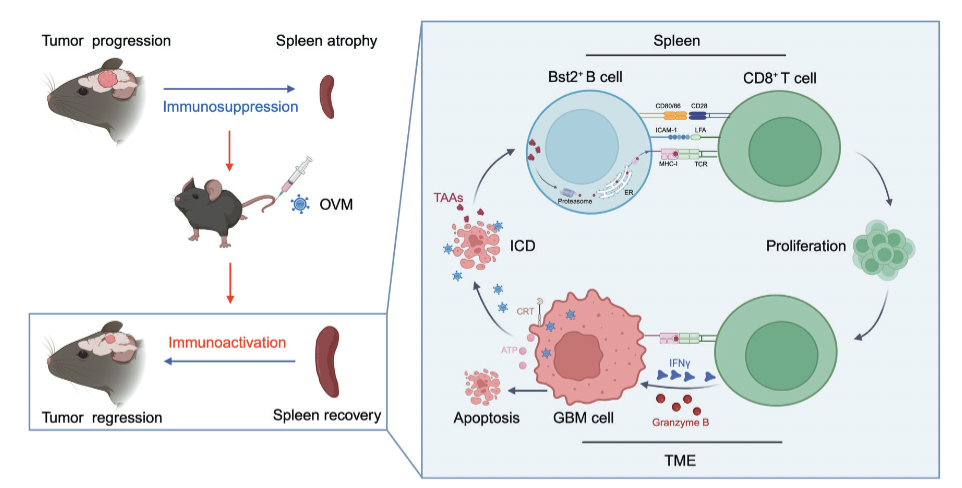 相关研究机制示意图。
相关研究机制示意图。
研究团队通过多维度实验证实,OVM具有显著抗瘤活性。静脉注射OVM可跨越血脑屏障并在胶质瘤富集,抑制肿瘤生长、延长荷瘤小鼠生存期。OVM受体MXRA8在胶质瘤中高表达且与预后相关;对胶质母细胞瘤新鲜标本的杀伤效果与替莫唑胺相似,但靶向性更强,毒性更低。
进一步研究发现,OVM可诱导胶质瘤细胞免疫原性死亡,增加肿瘤特异性CD8+T细胞浸润,逆转全身免疫抑制。此外,OVM可逆转脾脏萎缩、激活脾脏T细胞;脾脏切除模型证实其抗肿瘤免疫依赖脾脏。删除B细胞后,OVM失去抗肿瘤疗效,证明B细胞发挥核心作用。后续实验发现,OVM富集脾脏中的Bst2+B细胞(来源于边缘区B细胞),该类细胞抗原呈递能力更强,可激活CD8+T细胞、延长小鼠生存期。同时,OVM可增强胶质瘤对PD-1抑制剂的响应,联合治疗产生协同抗肿瘤效应。
基于上述机制,针对复发性胶质母细胞瘤的溶瘤病毒M1 I/II期临床试验已于2025年7月在中山大学肿瘤防治中心神经外科启动,以进一步验证其安全性与有效性。
论文共同通讯作者赛克指出,该研究揭示了以脾脏为核心、依赖B细胞介导的CD8+T细胞启动机制,打破了仅聚焦肿瘤局部的传统抗肿瘤免疫认知,为溶瘤病毒疗法联合免疫检查点抑制剂治疗胶质母细胞瘤提供了理论框架。
相关论文信息:https://doi.org/10.1038/s41423-026-01396-w
版权声明:凡本网注明“来源:中国科学报、科学网、科学新闻杂志”的所有作品,网站转载,请在正文上方注明来源和作者,且不得对内容作实质性改动;微信公众号、头条号等新媒体平台,转载请联系授权。邮箱:shouquan@stimes.cn。