·在中国,胆囊癌发病率占同期胆道疾病的0.4%~3.8%,居消化道肿瘤第6位。胆囊癌起病隐匿,诊断时只有1/3的患者有机会手术切除。不同分期的胆囊癌预后差异巨大,早发现早治疗是关键。
2024年4月15日—21日是中国第30个肿瘤防治宣传周。众所周知,一旦得了肿瘤,将给个人和家庭带来巨大的困扰,因此预防肿瘤发生以及早发现早治疗是公众最关心的话题。今天就来和大家说一个恶性程度很高但又容易防治的肿瘤——胆囊癌。
认识胆囊癌
首先我们来了解一下胆囊,它位于人体的右上腹,主要作用是储存、浓缩和排出胆汁,而胆汁是由肝脏产生,经过胆道系统分泌到肠道,参与脂肪的吸收,而胆囊可以理解为胆汁运输过程中的一个仓库,将每天产生的胆汁浓缩存储起来,等到吃东西的时候排放出去发挥消化功能。
胆囊像一个囊袋一样附着在肝脏表面,正常胆囊长约5~8cm,宽约3~5cm,壁厚1~2mm,分为底、体、颈、管四个部分,通过胆囊管和胆总管相连,而胆总管将胆汁送往十二指肠。

胆囊像一个囊袋一样附着在肝脏表面。作者供图
胆囊癌指发生于胆囊的恶性肿瘤。在中国,胆囊癌发病率占同期胆道疾病的0.4%~3.8%,居消化道肿瘤第6位。胆囊癌起病隐匿,诊断时只有1/3的患者有机会手术切除。
胆囊癌恶性程度非常高,有“癌中之王”的名号,患者5年总体生存率仅为5%。但是不同分期的胆囊癌预后差异巨大,如果是I期的胆囊癌,也就是肿瘤仅局限于黏膜层,那切除之后的生存率接近百分之百;如果是II期,也就是肿瘤没有长到胆囊外,那5年生存率也有近70%;但如果到了III期,也就是肿瘤突破了胆囊或者有淋巴结转移,那5年生存率一下子降至不到30%;而到了IV期,也就是出现肝肺等远处转移,那大部分患者都很难活过1年。可见早发现早治疗是胆囊癌治疗的关键所在。
起病隐匿,如何发现?
但如前所述,胆囊癌起病隐匿,没有特异性的临床表现,如何发现或预防呢?那就要从胆囊癌的“小弟”——胆囊结石说起。
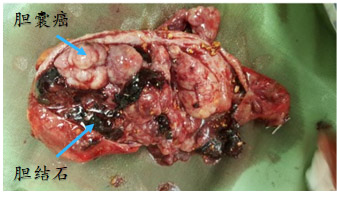
胆囊癌的“小弟”——胆囊结石。作者供图
胆囊结石本身并不会变成胆囊癌,但是结石引起的慢性炎症会反复刺激胆囊,从而诱发并促进癌变。研究显示,胆囊结石是胆囊癌的首要危险因素,85%的胆囊癌患者合并胆囊结石,而胆囊结石患者发生胆囊癌的机会是正常人群的15倍。因此及时发现并治疗胆结石,就有可能将胆囊癌扼杀在摇篮里。
中国整体人群的胆囊结石发病率在10%左右,年纪越大发病率越高,25岁以下胆结石发病率不到1%,70岁以上发病率就可以高达近40%。此外,女性发病率高于男性,这和雌激素水平有关,因为雌激素会增加胆汁里胆固醇的含量,从而增加结晶的机会。另外,城市人口以及肥胖人群胆结石发病率也高,这和饮食结构及生活习惯相关,高脂饮食和低运动量都会增加胆结石形成的机会。再有就是胆结石有一定的遗传倾向,往往有家族史。和胆结石相似,胆囊癌也是老年人及女性发病率高。
结石的成因非常复杂,主要涉及到肝脏代谢异常引起的胆汁胆固醇过饱和、胆囊内环境异常引起的胆汁成核因子增多,以及胆囊功能异常引起的胆汁排空障碍和浓缩过度这三方面的因素。而胆结石根据其成分也分为胆固醇性结石胆红素性结石以及混合性结石。
生活中要预防结石生成是比较困难的,控制体重、避免暴饮暴食、保持排便通畅、饮食规律,可以起到一定的预防作用,尤其是建议按时吃早餐,因为如果不吃早餐,胆囊将从前一天晚上到第二天中午一直处于浓缩充盈的状态,很容易诱发结晶物质的形成。
胆囊结石大部分是体检发现并以慢性胆囊炎的形式存在的,其中70%没有任何症状,不过仍然有30%的胆结石会引起症状,最常见的是右上腹不适或右上腹隐痛,往往和油腻或高蛋白饮食相关,此外也会有一些嗳气、腹胀等消化道症状。
如果结石堵塞胆囊的开口,就会出现典型的胆绞痛,主要表现为右上腹阵发性绞痛,并向右肩背部放射,这也是很多胆结石患者连夜赶来医院的主要原因。而进一步发展,出现胆囊黏膜的损害,就会引起肠道细菌的侵入,在腹痛的基础上出现发烧以及白细胞升高,这就是我们常说的急性胆囊炎。胆囊癌的患者大多数都有胆囊结石,因此其早期症状也和慢性胆囊炎类似,同时也有一部分会急性发作。
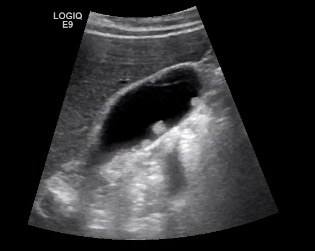
发现胆囊结石最常用的方法是超声检查。作者供图
相比较胆囊癌,胆囊结石是比较容易被发现的。最常用的方法是超声检查,它对于结石敏感性高,而且简便、价廉,是诊断胆囊结石的首选。同时它也能直观地描绘出胆囊的大小、胆囊壁的厚度、胆结石的大小数目以及胆汁的形态,有助于对后续的治疗方案提供参考。对于胆结石的患者,建议每年都做超声检查随访。
其次我们也可以做CT,它对结石的敏感性不如超声,但它可以更清晰地显示胆囊炎症的程度以及周围脏器的结构,对于急性胆囊炎以及合并复杂病变的胆囊疾病有较高的价值,尤其是胆囊内有新生物或者胆囊壁明显增厚的时候,可以提示有没有癌变。
另外还有磁共振,它对胆管结石的敏感性高于超声和CT,是怀疑胆总管结石的首选检查手段,不过它不适合近期装过金属植入物或者起搏器的患者。
还有一些不太常用的检查,比如口服胆囊造影,它可以了解胆囊收缩情况,判断胆囊还能不能正常地发挥功能。需要提醒的是,无论哪种方式检查胆囊,一定要空腹8小时以上,以保证胆囊处于充盈状态。
选对手术的“时机”
发现胆囊结石后是不是一定要手术呢?从病原学的角度来说,有结石的胆囊就是一个病变的胆囊,就是手术切除的指征,不过对于一些无症状且体积较小的胆囊结石,可以不治疗;对于症状轻微、不愿手术的慢性胆囊炎,可以口服利胆药物控制症状;对于小于1cm的胆固醇性结石,也可以尝试口服熊去氧胆酸药物溶石。但是如果胆囊结石引起症状,包括不典型的消化道症状,无论结石大小多少,都建议手术。
此外,鉴于胆囊结石和胆囊癌的密切联系,切除病变胆囊也能有效地预防胆囊癌的发生或将早期病变及时根除。因此对于无症状的胆囊结石,如果出现以下几点,也建议手术,因为癌变的风险会明显增高。
第一,结石大小超过2cm,研究显示超过2cm的胆结石,恶变的机会比1cm的结石高5~6倍。第二,胆囊壁厚度大于等于4mm,正常的胆囊壁厚度一般在1~2mm,4mm说明胆囊的慢性炎症比较严重。第三,充满型结石以及萎缩性胆囊炎,这种情况往往代表胆囊已经变成没有功能的定时炸弹,有很高的恶变机会。第四,胆囊壁出现钙化或者陶瓷样改变,这也是胆囊慢性炎症非常严重的标志。第五,胆囊结石合并胆囊息肉,因为结石的反复刺激,可能会诱发息肉的恶变。第六,在随访过程中,胆囊结石逐步增多增大。

治疗胆囊结石首选腹腔镜胆囊切除术。作者供图
胆囊结石的治疗方法,目前首选的是腹腔镜胆囊切除术,这个手术创伤非常小,仅需在肚子上打3个洞,用几十分钟就能将病变的胆囊切除,术后几小时就能下床活动,第二天就能出院。随着设备的进步,现在还可以使用单孔腹腔镜,只需要在肚脐眼打个2cm的洞,就能完成胆囊切除,更加微创美观。
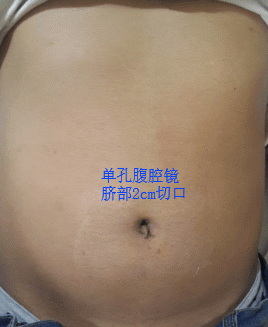
治疗胆囊结石现在还可以选择单孔腹腔镜。作者供图
研究显示,在因胆结石行胆囊切除的患者中,有1~3%的已经发生了癌变,医学上称之为意外胆囊癌,而这些患者绝大多数都是癌症早期,手术后的生存期与正常人无异,可谓是幸运儿,如果未能及时切除,让肿瘤再长个一两年,很容易发展到中晚期,后果不堪设想。
有部分公众觉得拿掉胆囊这个器官比较可惜,想尝试保胆取石手术,也就是把胆囊打开,结石取出,再把胆囊缝合,从而能保留胆囊。但其实这种手术不太可取,因为它并没有去除胆囊这个成石的危险因素,而且在胆囊上留下了疤痕,复发和再手术的概率非常高,恶变的风险也会增加,因此不作常规推荐。
胆囊切除后对人体的影响是很小的。由于胆囊是储存胆汁的仓库,切除之后短时间内,机体在消化过多的脂肪食物会显得捉襟见肘,容易出现脂肪泻,所以建议术后短期限制油腻饮食,一般1~2个月之后,机体就会适应,而且胆总管也会适当扩张,起到一部分胆囊的作用,这时候就能完全恢复正常饮食了,对远期的消化吸收功能影响甚微,也不需要药物治疗。
但是如果急性胆囊炎发作比较严重,手术治疗就会增加不少难度,很多情况只能做开腹手术,甚至有些急性胆囊炎合并胆囊癌的患者,手术及炎症本身都有可能促进癌细胞的扩散,增加治疗的风险。因此提醒各位,尽量选择非急性发作的时候切除胆囊,而不要等到腹痛发烧厉害了才想着做手术。
如果急性胆囊炎发作超过72小时,一般建议保守治疗,等待炎症消退后2-3个月,再行腹腔镜胆囊切除。另外,如果术前检查怀疑胆囊已经有癌变,一般不建议行腹腔镜手术,因为胆囊癌细胞的播散能力特别强,而腹腔镜手术时使用的气腹很容易促进这一作用。
总而言之,胆囊癌是一种恶性程度非常高的肿瘤,其治疗关键是预防和早诊早治。而胆囊结石与胆囊癌关系非常密切,因此不仅有症状的胆结石需要手术切除,其他一些出现了癌变危险信号的胆囊结石也需要尽早用腹腔镜手术将其切除,从而将胆囊癌彻底扼杀在萌芽状态,不要等到肿瘤长大了才追悔莫及。
(作者何嘉琦,系复旦大学附属华东医院肝胆胰脾外科副主任医师,中国抗癌协会胰腺癌专委会青年委员,中国医促会胰腺疾病分会青年委员。其长期从事肝胆胰脾外科工作,侧重于胰腺及肝脏恶性肿瘤的治疗,擅长腹腔镜肝胆胰手术。)
特别声明:本文转载仅仅是出于传播信息的需要,并不意味着代表本网站观点或证实其内容的真实性;如其他媒体、网站或个人从本网站转载使用,须保留本网站注明的“来源”,并自负版权等法律责任;作者如果不希望被转载或者联系转载稿费等事宜,请与我们接洽。